Welcome Medical
Management's Homepage
|
最近の話題2000~2004年 |
|
|
Welcome Medical
Management's Homepage
|
最近の話題2000~2004年 |
|
|
目次 |
2004年4月診療報酬改定に向けて
医療提供体制の改革のビジョン案
四病院団体協議会(四病協)による医療提供体制のあるべき姿
自由民主党医療基本問題調査会による医療改革試案
厚生労働省による病院病床の削減策・機能分化
厚生労働省による医療制度改革試案-将来像のイメージ
各団体の高齢者医療改革に対する考え方
規制緩和による雇用創出
規制改革推進3か年計画の概要
社会保障改革大綱
診療報酬と原価に乖離~内閣府物価構造政策委員会調査
事故・ニアミス年間130件~日本病院会調査より
日本医師会によるオンラインレセプトコンピュータ構想
企業の病院提携、経営加速
経済構造改革による効果試算
健康保険法、医療法改正
政府管掌健康保険 2002年に破綻?!
医療機関の破たん急増
平成10年度国民医療費の概況
日本の保健システムは到達度NO.1(WHOワールドヘルスレポート)
訪問介護見直し相次ぐ
2000年診療報酬改定
高齢者医療制度等改革推進本部を設置
医療制度の抜本改革、2002年度めど
第4次医療法改正案のポイント
2000年1月から診療情報開示(日医)
2005年以降
1998~1999年のバックナンバー
1997年以前のバックナンバー
ホームページ表紙へ
過去からの診療報酬改定の推移 (%)
| 1994 | 1995 | 1996 | 1997 | 1998 | 1999 | 2000 | 2002 | 2004 | |
| 診療報酬 | 4.80 | n/a | 3.40 | 1.70 | 1.50 | n/a | 1.90 | -1.30 | |
| 薬価等 | -2.12 | n/a | -2.60 | -1.32 | -2.80 | n/a | -1.70 | -1.40 | |
| ネット | 2.70 | n/a | 0.80 | 0.38 | -1.30 | n/a | 0.20 | -2.70 | -1.60? |
物価・賃金の動向
保険財政の状況
医療機関の収支状況
とくに今年度消費者物価指数-0.4%、人事院勧告-2.6%と「あらゆる保険者が赤字」を根拠としてマイナス改定を示唆
社会保障関係費2,200億円削減:内訳 年金1,050億円、それ以外1,150億円(医療費国庫負担ベースで1.6%削減)
(My Opinion)
時代は「安い、早い、うまい」である。コスト削減と質の向上圧力はますます強くなってくる。さらに、医療機関にとって安全に向けての投資も重くのしかかる。また、国公立病院への補助金の注入も決して少なくない。経済状況からして効率化によるコスト削減努力は必須の物である。しかし、このままでは将来の「安心」をも切り捨てなければならないのかもしれない。
2003年4月30日・厚生労働省の医療制度改革推進本部・医療提供体制に関する検討チーム発表
(1) 患者の視点の尊重
I 医療に関する情報提供の推進
(1)医療機関情報の提供の促進
(2)診療情報の提供の促進
(3)根拠に基づく医療(EBM)の推進
II 安全で、安心できる医療の再構築
(2) 質が高く効率的な医療の提供
III 質の高い効率的な医療提供体制の構築
(1)医療機関の機能分化・重点化・効率化
(2)地域における必要な医療提供の確保
(3)医業経営の近代化・効率化
IV 医療を担う人材の確保と資質の向上
(1)医師等の臨床研修の必修化に向けた対応
(2)医療を担う人材の確保と資質の向上
(3)時代の要請に応じた看護の在り方の見直しと資質の向上
(3) 医療の基盤整備
V 生命の世紀の医療を支える基盤の整備
(1)医療分野における情報化の推進
(2)メディカル・フロンティア戦略の着実な推進
(3)ナショナルセンターの整備
(4)新しい医療技術の開発促進(テーラーメイド医療、ゲノム創薬、バイオテクノロジー)
(5)医薬品・医療機器産業の国際競争力の強化
詳細内容参照:厚生労働省ホームページへ
(My Opinion)
(1)(3)は時代の流れとして、(2)の「効率的な医療体制の提供」に注目しなければならない。厚生省の言う「効率化」はイコール病院側にとって厳しい事案になることは今に始まったことではない。急性期病棟の削減の意思が強く現れ、それは本ページ下のような在院日数の短縮による削減ということになろう。そして、四病協の提案の如く地域一般病棟を丸呑みしたのか、難病医療、緩和ケア、リハビリテーション、在宅医療の後方支援などを目的とした病棟区分の創出ということになるだろう。これは、本年8月を締め切りとする一般病棟と療養病棟の届出に影響することになり、そういった意味では早期のビジョンの確定が必要となろう。
また、「公的病院等は、その機能・役割を見直し、二次医療圏ごとに、真に必要とされる特化した医療サービスを効率的に提供するものとし、必要に応じ病床数を削減する。」は、国立病院ならば可能であるが、公立病院となれば、その地域の議会や首長の考え方に左右される。補助金の大きな削減がこの裏に隠れているのであろうか。
| 四病院団体協議会(四病協)による医療提供体制のあるべき姿 |
四病院団体協議会 医療制度改革委員会報告書より( pdf ファイル)
医療の質の向上、診療データに基づく診療報酬体制の確立、医師卒後研修のあり方、公民の役割分担、入院医療体制の整備、外来医療提供体制の整備、救急医療体制の整備について提言をまとめている。
厚生労働省のレポートに比べて特筆すべき点は、「地域一般病床」という新しい病床区分考想と外来の分化を容認している点であろう。
| 四病協による病床区分 | 現行の区分イメージ(神野作製) |
| 特定機能病棟 | 特定機能病棟 |
| 急性期病棟 | |
| 地域一般病棟 | 一般病棟 |
| 回復期リハビリテーション病棟 | |
| 療養病棟(医療保険) | |
| 特殊疾患療養病棟 | |
| 緩和ケア病棟 | 緩和ケア病棟 |
| 結核病棟・感染症病棟 | 結核病棟・感染症病棟 |
| 精神病棟 | 精神病棟 |
(My Opinion)
病床区分について: My Articles 「~病床区分について~ 現実的かつシンプルな私見」参照
外来分化について:いわゆる門前外来に対して、賛否両論が出てきている。診療報酬上、診療所外来点数のアップと病院の急性期特定病院や地域支援病院化による入院点数のアップという経済的効果は十分検討に値する。しかし、患者の視点に立ったときにその大儀をどこに見出すかが問題となろう。
| 自由民主党医療基本問題調査会による医療改革試案 |
医療制度改革について、5つのワーキンググループ(WG)ごとに論議してきた自民党医療基本問題調査会(会長・丹羽雄哉元厚相)が11月28日、グループごとの「中間まとめ」の報告を受け、了承した。「新しい高齢者医療制度の創設等制度体系見直しWG」は、75歳以上の高齢者を対象に新しい医療保険制度の創設を提言。高齢者にも保険料負担を求め、公費も投入して国民健康保険や組合健保とは別に独立した制度とする。また、「政管健保のあり方を含めた保険者の統合・再編WG」は、政管健保を都道府県単位に分割して運営することや国保の事業共同化、財政運営の広域化などで都道府県の役割を強化する方向を示している。調査会としては、年内に予定される医療制度改革の厚生労働省案とも調整しながら、最終報告に向けてさらに論議を深める。
特に高齢者医療制度に関して9月25日に坂口厚生労働大臣が発表した私案では「年齢リスク構造調整方式」を柱としているが、自民党案は公費投入による「独立保険方式」をめざしている。
参照:高齢者医療制度の比較(厚生労働省「医療制度改革の課題と視点」)
(My Opinion)
参照の財源試算を見てほしい。厚生労働大臣思案ではやはり公費投入が抑えられ、若年者を含めた利用者負担が増える可能性がある。デフレ、経済不況の中でより日本の国力をそぐ問題のように思えてならない。三方一両損にはならないのである!!
| 厚生労働省による病院病床の削減策・機能分化 |
厚生労働省「21世紀の医療提供の姿」(平成13年9月25日)
厚生労働省「医療提供体制の改革の基本的方向」(平成14年8月)
| 国名 | 人口千人 当たり 病床数 |
病床百床 当たりの 医師数 |
病床百床 当たりの 看護職員数 |
平均在院日数 |
| 日本 | 13.1 | 12.5 | 43.5 | 31.8 |
| ドイツ | 9.3 | 37.6 | 99.8 | 12.0 |
| フランス | 8.5 | 35.2 | 69.7(1997) | 10.8(1997) |
| イギリス | 4.2 | 40.7 | 120 | 9.8(1996) |
| アメリカ | 3.7 | 71.6 | 221 | 7.5(1996) |
| 試算A | 試算B | 試算C | 試算D | 試算E | |
| 試算の考え方 | 現状の入院受療率を基礎とした受療率見込み及び将来人口により試算 | 先進諸国における全病床数に占める急性期病床数の割合により試算 | 先進諸国における人口当たりの病床数により試算 | 現状の入院回数を基礎とし、平均在院日数を15日として試算 | 現状の入院回数を基礎とし、平均在院日数を10日として試算 |
| 病床数 (年度) |
100万床 (2015年度) |
60万床 (1997年度) |
50-60万床 (2015年度) |
63万床 (2010年度) |
42万床 (2010年度) |
| 試算A: | 「日本の将来人口推計(平成9年1月推計)」による2015年の年齢階級別人口及び同年の年齢階級別受療率推計(1996年の受療率に基づき後期高齢者(75歳以上)の受療率を現状と同一と推計する等)から試算数 |
| 試算B: | 全病床数における急性期病床の割合及び医療施設の病床数(介護老人保健施設及び特別養護老人ホームの入所定員を含む)により試算数 |
| 試算C: | OECD先進諸国の人口1000人当たりの急性期病床が4~5床であることから、それに2015年の日本の人口をかけあわせて試算数 |
| 試算D: | 療養型病床群等を除いた一般病床における3か月以内の入院患者から算出した性年齢別人口当たり入院回数、及び2010年の将来人口を基に、平均在院日数を15日として試算数 |
| 試算E: | 試算Dで、平均在院日数を10日として試算 |
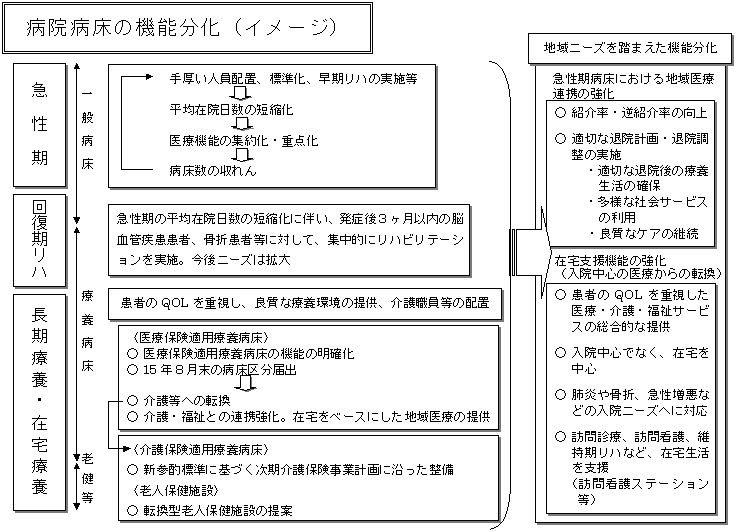
(My Opinion)
最近、官僚の口から一般病床60万床考想、さらには42万考想が確信を持って語られる。その根拠となるのがここで示した試算であることは間違いない。
日本の医療の特徴として、病床数が多く、スタッフ数が少なく、平均在院日数が長い。したがって、病床数を削減すればスタッフが多くなり、在院日数が短くなり、欧米の水準に近づく・・・といった論法なのであろう。しかし、そこには金銭的保証の論点は全くない。欧米的の水準の医療費の確保の論点である。
さらに、機能分化と称して一般病床の絞込みの図が示された。回復期・療養以下は包括化し、Nursing Home的な役割となる。ここでいう一般病床は急性期特定加算病床を想定していることは明らかである。すなわち、入院特化、高紹介率、短い在院日数の病床である。さらに手術料の施設基準という方法で、急性期病院の収れんを図っている。まさに周術期ICUのみを単独に独立化したものが一般病床、一般病院像ということになろう。
一般病床機能にメリハリをつけることには賛成である。しかし、ここでの問題点として、前述の如く費用の視点に乏しいといわざるを得ない。そして何よりも、利用者である日本の患者の視点が何も入っていないことである。実際に患者は手術早期に、退院を希望するか、転院と主治医の交替を希望するか、家族が在宅治療の世話をできるか・・・特に今後の高齢化社会でお年寄りに優しい社会が創れるかどうかが問題となってこよう。
| 厚生労働省による医療制度改革試案-将来像のイメージ |
平成13年9月25日保健局総務課
詳細:http://www.mhlw.go.jp/houdou/0109/h0925-2.html
(将来像のイメージの概要)
|
(My Opinion)
いつものような改革図である。しかし、今までに比べて一歩前に踏み出した事柄として、「患者の視点の尊重と自己責任」が挙げられよう。自己責任の陰には、当然、医療費の自己負担増加が見え隠れする。自己責任を挙げる以上、情報公開、提供が必要となる。また、医療情報のベンチマーキング、ピュアレビューも必要となる。
今、我々が急ぐべきことは、
診療情報のデジタル化:コード化、記録の電子化、ネットワークの構築
診療ガイドラインの作成
広報の充実
| 各団体の高齢者医療改革に対する考え方 |
| 日本医師会 | 経団連・日経連 | 健保連 | 連合 | 国保中央会 | |
| 制度 | 独立 | 独立 | 突き抜け | 突き抜け | 一本化 |
| 保険者 | 都道府県または広域連合 | 市町村(事務組合・広域連合等の活用を促進) | 被用者保険を全国で一本化し、それを保険者とする(民間) | 全被用者健保の代表者・労使代表者で管理する運営機関を設置する | 国(当面は現行保険者) |
| 被保険者 | 75歳以上の後期高齢者 | 65歳以上の高齢者が望ましいが、当面は70歳以上の高齢者 | 被用者年金の老齢年金受給者 | 被用者健保に25年以上加入していた高齢者とその扶養家族 | 全国民 |
| 給付率 | 医療費の5%分を自己負担 | 可能な限り現役と同じルールに則った自己負担(上限額の設定) | 75歳未満8割給付、75歳以上9割給付 | 70歳以上の高齢者とその被扶養者 | |
| 保険料 | 医療費の5%分 | 可能な限り現役と同じルールに則った保険料 | 老齢年金額に被用者保険の平均保険料率の2分の1を乗じて得た額 | 年金等収入に退職者を含む被用者健保の平均料率を掛けたものの2分の1 | 国が統一的に定めた保険料率で、所得に応じて賦課 |
| 公費負担 | 医療費の90% | 高齢者の自己負担、保険料でまかないきれない部分 | 財源の50% | 財源の50% | 現行どおり |
| 現役世代からの支援 | 20歳以上から「老人医療保険料(仮称)」を徴収 | ||||
| 備考 | 将来は介護保険と統合 | 公費増加分は消費税等の間接税で賄う |
(My Opinion)
小泉内閣の「聖域なき構造改革」を受けて、議論が活発になってきた。経済財政諮問会議、社会保障審議会などのほかに、上記のような各業界団体から様々な提言がなされ、混乱しているのが現状であろう。国民医療費が30兆円を越えたことは事実である。健保の財政赤字は資産を計上していない以上ウソである。国民に対しての社会保障の目的をはっきりさせ、国民に納得させてから、議論を進めたいものである。
構造改革論は政府の、そして社会の組織を変えようとしている。しかし、組織は戦略を実現するための手段なのである。戦略なき組織いじりはいたずらに混乱を招くだけなのである!
| 規制緩和による雇用創出 |
日経新聞5月1日1面「規制緩和 雇用創出500万人創出」より
政府の経済財政諮問会議が国の新しい政策目標として検討している雇用創出の策の提言案。
経済財政諮問会議の下部組織である「サービス部門の雇用拡大を戦略とする経済専門調査会」(会長・牛尾治郎ウシオ電機会長)がまとめる。
サービス産業と雇用創出のシナリオ
| 個人向け、家庭向けサービス | 55万人 |
| 人材派遣、情報技術(IT)関連などの企業向けサービス | 80万人 |
| 住宅サービス | 40万人 |
| 健康増進サービス | 140万人 |
| タクシーなどの生活空間移動サービス | 45万人 |
| 地方の特色を生かす「コミュニティ・ビジネス」 | 10万人 |
| 介護などの高齢者ケアサービス | 20万人 |
| 子育てサービス | 51万人 |
| 教育(生涯教育、社会教育)サービス | 4万人 |
| 医療サービス効率化、透明化 | 25万人 |
| 環境関連サービス | 30万人 |
特に医療分野では、参入規制の緩和(民間企業の参入)などで事業機会を広げ、雇用の創出につなげるとする。
(My Opinion)
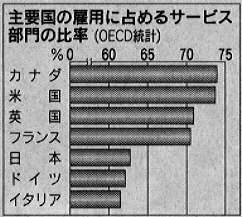 第三次産業=労働サービス(狭義のサービス業)、第四次産業=知識サービス、第五次産業=情報サービス
という提言があるなか、サービス業こそが、雇用創出につながるという話は、いまさらながらで新味に欠ける。しかし、公共事業中心の従来の政府のばら撒き予算は未だ第2次産業重視の姿勢が見え隠れする。失業率5%の時代に求められるのはサービス業であるという点を確認したい。その中で、「経済構造改革による効果試算」同様、医療福祉の役割は大変大きなものになろう。
第三次産業=労働サービス(狭義のサービス業)、第四次産業=知識サービス、第五次産業=情報サービス
という提言があるなか、サービス業こそが、雇用創出につながるという話は、いまさらながらで新味に欠ける。しかし、公共事業中心の従来の政府のばら撒き予算は未だ第2次産業重視の姿勢が見え隠れする。失業率5%の時代に求められるのはサービス業であるという点を確認したい。その中で、「経済構造改革による効果試算」同様、医療福祉の役割は大変大きなものになろう。
○ 規制の見直しに当たって、セーフティネットの確保、公的分野の合理化・効率化、企業における自己責任・情報公開、規制の実効性の確保等に留意。
○ 市場機能をより発揮するための競争政策の積極的展開等への取組、新たなルール創設・法体系の抜本的見直し、国民が規制改革に主体的に貢献する観点からの情報提供等規制改革と関連する各分野の改革との連携
(My Opinion)
医療の質を上げて、事故を減らして、IT化して、しかも医療費を下げるにはどうすればいいか、すべてがハッピーになれるかということである。そのためには競争原理を持ち込むことであるとする。公私間の区別と役割分担、混合診療の拡大など、今後第5次医療法改正に関係してくる争点の輪郭が少しづつ明らかになってくると思われる。
| 社会保障改革大綱 |
平成13年3月31日政府・与党社会保障改革協議から社会保障改革の大綱が発表される。
以下序文より抜粋。
社会保障は、国民が一人一人の能力を十分に発揮し、自立して尊厳を持って生きることができるよう支援するセーフティネットである。こうした社会保障について、我が国にふさわしい持続可能な制度を再構築することこそが、現在の我々の責務である。
現在、高齢化とともに少子化が急速に進みつつある。加えて、健康で豊かな高齢者の増加など国民の生活実態が変化していること、パートタイマーの増加など就労形態が変化してきていることなど、社会保障をとりまく経済社会構造は、大きく変化しており、これらに対応した社会保障の仕組みを構築していくことが喫緊の課題となっている。
とりわけ、近年、経済の伸びを大きく上回って社会保障の給付と負担が増大することが見込まれ、また、国・地方の財政は極めて厳しい状況に陥っており、経済・財政との関係が無視できないものとなっている。こうした中で、給付を受ける者と負担する者の不公平感が強く意識され、特に若い世代において社会保障制度の持続可能性や将来の負担増に対する懸念が強くなっており、経済・財政と均衡のとれた持続可能な社会保障制度を再構築し、後代に継承していくことが我々に課せられた重要な課題となっている。
このように社会保障の改革は、国政の重要かつ緊急の課題であり、国民の信頼を得るためにも、国民に分かりやすく情報を提供し、その理解を得ながら、明確かつゆるぎない方針の下に進める必要がある。
同時に、社会保障は、消費や雇用の創出を通じて活力ある経済社会を支えるという機能も果たしている。高齢者のニーズにあった商品やサービスも含め高齢社会産業の発展という形でも、経済への貢献が期待される分野である。
(My Opinion)
ついに経済と社会保障をリンクさせていくという考え方が示された。確かに青天井の社会保障費は受け入れられない。しかし、無策の政府の責任を、社会保障が必要な弱者にしわ寄せさせることも、もっと受け入れないような気がする。この方針を、この夏の参議院選挙の争点のひとつとすれば、大変面白いと思う。
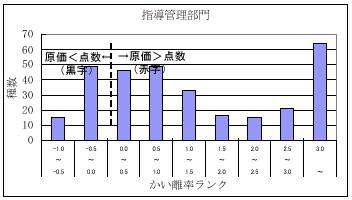
| 診療報酬と原価に乖離 |
内閣府物価構造政策委員会「医療価格に関する作業委員会最終報告書」(PDFファイル)より
2001.3.7発表
|
日医総研と全日病で10病院、30,136症例の診療報酬と原価について検討。
などから、診療報酬と現実の原価との乖離の大きさが「病院行動を歪ませているおそれがある」と指摘。 |
|
|
原価と点数の乖離(患者数) |
 |
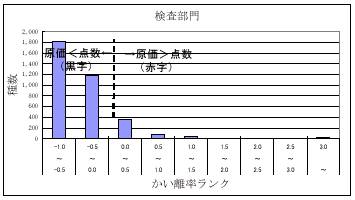 |
| 原価と点数の乖離(診療行為数) | |
(My Opinion)
従来、医療はどんぶり勘定で十分成り立った。これから医療費の削減ベクトルやDRG/PPSの流れが働くにつれ、このような患者別原価管理手法が重要になる。薄利多売でも事業を継続すべきか、赤字事業から撤退するかという戦略的な決定と、赤字行為に対してどの部分で業務を見直すかといったきめ細かい戦略が必要になろう。
今回の結果は、小児科、精神科系などの指導管理で人件費分により赤字が目立ったようである。いわゆるドクターフィー部分が薄い日本の医療の現状が浮き彫りになれたといえよう。今後、薬価差や材料価格差などのモノの値段への削減圧力は強くなろう。ドクターフィーが現状のままでは、日本の医療に未来はなくなるといえよう。
| 事故・ニアミス年間130件~日本病院会調査より |
日本病院会ホームページ:医療事故対策に関する活動状況調査、集計結果報告(PDFファイル)より
日本病院会では608病院(平均339.2床)における医療事故対策に関する活動状況の調査を行い、集計結果をこのほど発表した。
これによると
1年間の報告件数は、平均129.8件(アクシデント:31.7%、インシデント68.3%)
アクシデントの報告者の82.6%は看護婦。
事故発生時間帯は日勤帯:54.9%、準夜帯:22.5%、深夜帯:22.6%
事故発生場所は内科系病棟:32.2%、外科系病棟:27.5%
事故発生時の状況は注射28.4%、内服14.4%、一般診療3.9%、手術2.6%
事故の原因は不注意28.4%、思い込み14.5%、患者の状態把握不足10.7%、患者側要因8.3%、スタッフ間の意思疎通・連絡・連携が不十分5.7%
生命への危険度が高い6.8%、低い34.9%、ない53.9%
担当者の健康状態は良好であった40.3%、疲労していた(肉体的に・精神的に)6.2%、不明53.5%
(My Opinion)
意外と、日勤帯、当事者の健康状態良好が多く認められた。原因の項で挙げられているとおり、不注意や思い込みといった医療従事者の慢心が引き金になったケースが多いようである。
| 日本医師会によるオンラインレセプトコンピュータ構想 |
平成13年1月23日日医総研発表より
http://www.jmari.med.or.jp/contents/report.cfm?cntid=57&repid=443&preview=OFF
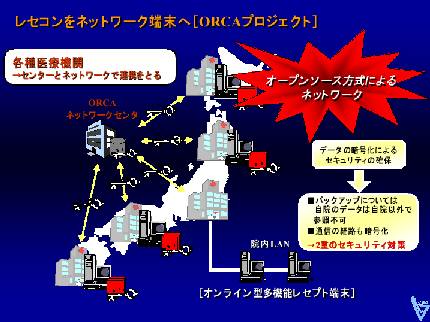 日本医師会から発表されたORCA
( Online Receipt Computer Advantage )システムである。日経新聞1面に掲載されて以来、医療関係者ならびにシステム業者の話題をさらった。Linuxベースで、オープンソース(公開ソフトウェア)とすることが特徴。
日本医師会から発表されたORCA
( Online Receipt Computer Advantage )システムである。日経新聞1面に掲載されて以来、医療関係者ならびにシステム業者の話題をさらった。Linuxベースで、オープンソース(公開ソフトウェア)とすることが特徴。
(My Opinion)
普及率が80%を越えるレセコンをオンライン端末に替え、ネットワークセンターを利用してASPをベースに日本の医療機関をスタンダードを作るという壮大な構想である。しかも、無償ソフトウェアを配布し、改変、譲渡、ビジネスも自由であるという。まさにLinuxである。さらにレセプトのみならず、電子カルテへの応用もあるという。
スタンダードをこういった形で医師会主導で作るという構想は大いに結構であり、しかも統計、EBM、セーフティーネットワークと夢は広がる。
3つの問題が存在する。
| 企業の病院提携、経営加速 - 土地賃貸しコスト減に協力、訪問看護・介護のメリット狙う |
週刊「日経ビジネス」2001年1月22日号より
| 1998年 | セコムが倒産した千葉のK病院の土地・建物を購入、医師に賃貸 |
| 2000年9月 | セコムが関連事業への投資のため借入金がかさむ首都圏の医療法人と提携 |
| 2000年暮れ? | セコムが北海道のK病院グループの大口債権者に?(セコムは事実無根と否定) |
| 2001年2月オープン | 小田急バスが杉並区の遊休地に病院を建設、医療法人へ賃貸:河北リハビリテーション病院 |
| 2002年4月オープン | セコムが渋谷区初台で土地約2,500㎡を医療法人輝生会(石川誠理事長*)へ賃貸・支援:初台リハビリテーション病院 * 註:石川誠先生は高知・近森会理事長 |
(井上俊明同誌編集委員のコメント)
企業による病院経営の解禁は、毎年のように規制改革の話題に上るが、進展する気配はない。だが、現実には企業と病院の関係は深まるばかりだ。
そもそも現行法下でも、企業が水面下で病院を経営するのはたやすい。役員派遣1つをとっても、医療法人は理事長だけが登記事項。理事の過半数を企業の関係者が占めていても容易には分からない。出資の有無はなおさらだ。こうした現状を考えれば、企業による病院経営をいつまでも禁止しておくほうが、かえって営利目的の医療が行われる危険性が高いのではないだろうか。
| 経済構造改革による効果試算 |
平成12年11月通商産業省産業政策局新規産業課、三和総研より
http://www.sric.co.jp/today/200011.html
通産省、三和総研が経済構造改革の今後10年間の効果を試算。
|
付加価値誘発額 |
GDP押し上げ効果(%) | |||
| 生産性変化分 (億円) |
市場創出分 (億円) |
合計 (億円) |
||
| 1.情報通信分野 | 323,127 | 487,730 | 810.857 | 1.48% |
| 2.エネルギー分野 | 51,153 | 19,482 | 70,635 | 0.14% |
| 3.物流分野 | 36,413 | -29,142 | 7,272 | 0.01% |
| 4.金融分野 | 23,327 | 151,528 | 174,855 | 0.34% |
| 5.医療分野 | 14,097 | 184,627 | 198,724 | 0.38% |
| 6.介護・育児分野 | 3,811 | 47,117 | 50,928 | 0.10% |
| 7.環境分野 | -11,250 | 68,825 | 57,575 | 0.11% |
| 全体効果 | 428,464 | 930,025 | 1,358,489 | 2.38% |
(分野毎の構造改革が業種横断的に全産業に与える効果)
(My Opinion)
絵に描いた餅であるが、医療分野は情報通信に次ぐ期待の星ということになる。さらに介護分を加えれば25兆に及ぶ誘発効果があることになる。また、医療分野では、生産性変化分の効果は薄く、市場創出(イノベーション)分の効果が期待されていることになる。これは、従来型の医療ではさらなる生産性の効率化が求められ、イノベーションの部分での伸びが予想されていることに他ならない。
すなわち、われわれは従来型の医療を安閑と営むわけにはいかないのである。医療機関は新規事業をアウトソーサーの参入を見据えながら、進めなければ生き残りはかなわないということになろう。
| 健康保険法、医療法改正 |
2000.11.30
参議院本会議を同法案通過。
健康保険法における主な変更点 2001年1月より施行
制度改正の給付費等への影響(満年度ベース)
| 制度改正合計 | △ 850億円 | |
| うち | 老人薬剤費一部負担廃止 | 2,170億円 |
| 老人患者負担見直し | △2,440億円 | |
| 入院時食事負担見直し | △ 60億円 | |
| 高額療養費見直し | △ 650億円 | |
| 育児休業保険料見直し | 140億円 | |
| 標準報酬下限見直し | △ 20億円 | |
改正医療法の主な政省令案 2001年3月より施行
(My Opinion)
従来高齢者医療においては、1回540円の定額制であった。月に4回受診した場合、2,160円であったものが大病院で5,000円、中小病院で3,000円になる可能性がある。医療費の財源問題が存在する以上、ある程度はやむ得ないと思う。しかし、なぜ病院病床によって上限が違うのであろう。物事には合理性、シンプルさがなくてはならないと思う。複雑な仕組みは長続きするはずがない。
高齢者は複数の疾患を合併する。総合病院で複数科を受診しても5,000円。複数の科の診療所を受診すると3,000円×受診科数となることは国民に知らされていない。しかも、総合病院では複数科で再診療を算定できない。コンプレキシティーの最たるもののように思われる。
唯一評価できることは、先行する介護保険制度の1割負担との整合性が取れたことにあると思われる。高齢者医療保健制度への統合化の第一歩かもしれない。
| 政府管掌健康保険 2002年に破綻?! |
厚生省は10月27日、中小企業のサラリーマンらが加入する政府管掌健康保険(政管健保)について、現状のままでは、2002年度に、財政破たんに陥るとの試算を医療保険福祉審議会(厚相の諮問機関)の運営部会に報告した。
同省は2002年度に、保険料率を現行の平均月収(平均標準報酬月額)の8.5%から9.6%に引き上げれば、破たんを回避できるとしている。
同日までにまとまった政管健保の99年度決算によると、収支は過去二番目となる3163億円の大幅赤字となった。
収入を見ると、企業のリストラなどで、加入者数は前年度比1.3%減で二年連続のマイナス、加えて平均月収が戦後初めて前年度を下回る同0.5%減となったため、保険料収入は同2.0%減の5兆9294億円となった。この結果、99年度の収入は同1.0%減の6兆9091億円。
(My Opinion)
医療機関の破綻は急増、組合健保破綻による政管健保への乗り換え、政管健保の2002年破綻、と医療を取り巻く情勢は袋小路に入ってしまった。さらに、医療費は30兆円の大台に乗ったものの個人病院における医療費の伸びはマイナス基調となってしまった(参照:厚生省のホームページ 平成11年度医療機関種類別医療機関医療費の動向 http://www.mhw.go.jp/topics/s-med11_19/1.html)。医療の側に立つ者でさえ、抜本的改革の必要性を強く感じる。
ことの始まりは、やはり保険支出の4割を占める「老人保健拠出金」にあると思われる。本来保険制度は相互扶助である。働くものの相互扶助であるべき保険が働かない老人医療費に取られる。これでは赤字にならざるを得ない。しかし、日本の戦後の復興を担ってきた老人に冷たくすることもできない。それでは、税金を主とする「高齢者医療医保険制度」しかないのではなかろうか。介護保険制度も取り込んでいいと思う。若年世代が税金からの拠出に納得するはずである。どうでもいい公共事業よりよほど国民の納得を得られると思う。これにより、相互扶助と財政による扶助をメリハリをもって分けることができるのではなかろうか。
また、医療機関に対しても護送船団方式はやめ、公も民も、法人も個人も同じ土俵、「経営」という土俵で、効率運営を励む必要があろう。
参照:医療経営Archives 政府管掌健保 搾り取る「悪代官」では困る
What's New先頭に戻る
| 医療機関の破たん急増 |
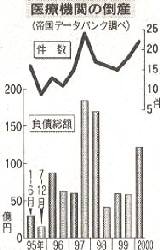 今年上半期の倒産は22件に上り、負債総額は約121億円と早くも1999年の年間総額の117億円を突破。4月の民事再生法の施行で破たん処理が迅速化し、経営悪化が深刻になる前に再建・処理の手続きが進められるようになったことが背景。
今年上半期の倒産は22件に上り、負債総額は約121億円と早くも1999年の年間総額の117億円を突破。4月の民事再生法の施行で破たん処理が迅速化し、経営悪化が深刻になる前に再建・処理の手続きが進められるようになったことが背景。
(2000年8月25日日経新聞より)
(My Opinion)
バブル破たん後最大の件数となった。銀行、デパート同様放漫経営には淘汰・再編が待っている時代となった。サービス業として、業務の効率化、質の向上の改善策を止めてしまったときに待っているものは破たんである。
もっとも、銀行やデパートへの公的資金の注入に世論がこれだけ厳しい時代に、公的病院の赤字補填には寛容であることに疑問を感じないわけにはいかない。
| 平成10年度国民医療費の概況 |
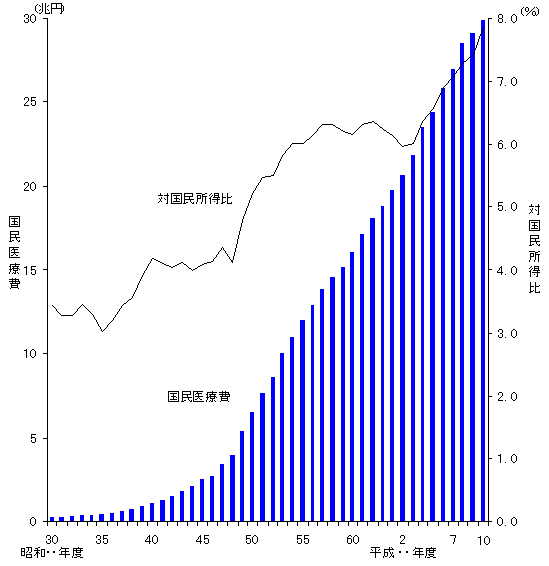 厚生省は6月29日平成10年度の国民医療費の概況を発表。これによると、国民医療費は29兆8251億円であり、前年度の29兆651億円に比べ7600億円、2.6%の増加。国民一人当たりの医療費は23万5800円であり、前年度の23万400円に比べ2.3%の増加。国民医療費の国民所得に対する割合は
7.86 %(前年度
7.41%)であった。
厚生省は6月29日平成10年度の国民医療費の概況を発表。これによると、国民医療費は29兆8251億円であり、前年度の29兆651億円に比べ7600億円、2.6%の増加。国民一人当たりの医療費は23万5800円であり、前年度の23万400円に比べ2.3%の増加。国民医療費の国民所得に対する割合は
7.86 %(前年度
7.41%)であった。(My Opinion)
国民所得に対して7.86%となり、平成10年度の国民所得の伸びが△3.3%であったことからすると、今後さらに医療費に対する風当たりが強くなるものと思われる。
しかし、次項のWHOワールドヘルスケアレポートのように日本の医療費はコストパーフォーマンスがいいことを忘れてはならない。アメリカの医療費の対GDP費は15%前後なのである。
| 日本の保健システムは到達度NO.1 |
WHO「2000年版世界保健報告」(2000.6.21発表)
WHOは加盟各国の保健システムの評価をはじめて公表。
5項目の指標
日本の結果:
平均寿命および健康寿命(健康の到達度)
第1位
5歳未満児死亡の地域分布(健康の配分)
第5位
人権の尊重と利用者への配慮のうち、到達度 第6位
配分 第3位
費用負担の公正さ
第8位
総合 1位 (2位以下は、スイス、ノルウェー、スウェーデン、ルクセンブルク、フランス、カナダ、オランダ、イギリス、オーストリアの順)
その国が持つ資源から到達可能と考えられる最大到達度に対する相対的到達レベル(効率、パフォーマンス)での評価 日本は 第10位 (フランス、イタリア、サンマリノ、アンドラ、マルタ、シンガポール、スペイン、オマーン、オーストリアの順)
(My Opinion)
日本の保健システムが高く評価された。コストパフォーマンスがいいようだ。
OECD諸国との比較がよく議論される。ベッド数で2-3倍、医療従事者で1/2-1/5倍、在院日数で3-5倍のわが国の医療供給体制に対してメスが入れられる方向にあろう。国は医療法よりも先に、診療報酬で上記の是正(?)に向かうことであろう。ここで忘れていけないことは日本の医療費がOECD諸国で最低レベルであるということだ。ベッド数、医療従事者、在院日数をOECD諸国なみにすると同時に医療費(診療単価)の是正も対のものであることである。
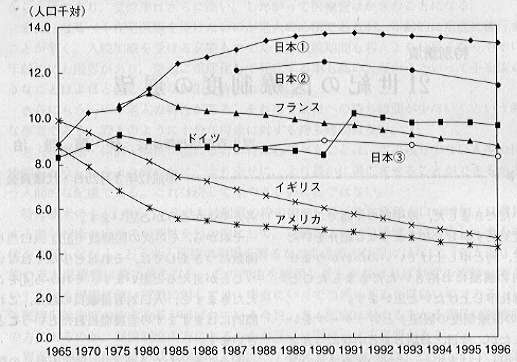
人口あたり病床数の国際比較(OECD) |
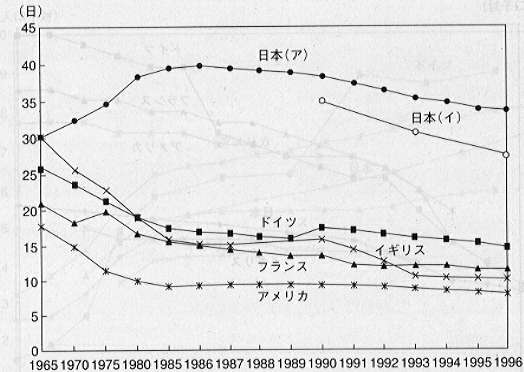
平均在院日数の国際比較(OECD) |
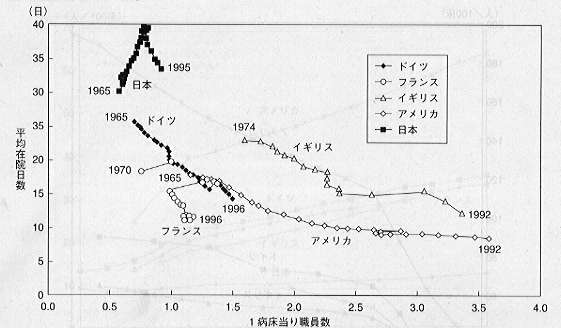
平均在院日数と1病床あたり職員数(OECD) |
|
| 訪問介護見直し相次ぐ-介護保険制度開始3ヶ月 |
100億円の赤字見通し
全国のサービス拠点1208ヵ所のうち477拠点の統廃合、1600人の希望退職・解雇
4、5月ともに単月で営業赤字、訪問介護サービスの採算割れ
通所介護を強化
介護から看護にシフト
(My Opinion)
介護保険スタート後わずか3ヶ月にしてのリストラである。あの矢のようなテレビコマーシャルはなんだったのか?いかに民間企業とはいえその無責任さに閉口せざるを得ない。株価吊り上げのマネーゲームに利用されたと言っても過言ではないのではなかろうか。
グッドウィル、コムソンの社長折口氏は「変化に機敏に対応した結果」と強調する。しかし、この結果は遅かれ早かれ見えていた。地域に立脚しない事業を無理やり立ち上げてきたのである。
| 2000年診療報酬改定 |
|
2000年のタイムスケジュール
|
200床以上病院の外来は大幅減点となりそうだ。病院に外来診療は不要という厚生省による経済誘導策である。しかし、4月以降、同じ診療内容ならば大きな病院に受診したら安くすむ。このことを公表したら、ますます大病院の外来はにぎやかになる。まさに薄利多売の世界である。流通業界ではデパートや時代の寵児のコンビニでさえも値引き戦略を取る。企業努力である。医療界では真剣に経営を考えるのは200床以上の病院であろう。経営努力、企業努力をして黒字を出せば出しただけ風当たりは強くなる。さらに、あえて言えば、企業努力に乏しい診療所は、何もしなくとも報酬は増加する。国民はどちらを選択するのであろうか?
どのマスコミでも入院医療費の逓減制の緩和により6ヶ月までたらいまわしされないと手をたたく。大本営発表の鵜呑み状態である。しかし、4ヶ月目の逓減がなくなっても看護基準などでは在院日数が規定されている。在院日数が長ければ結局入院料に跳ね返ってくる。やはり国にとって長期入院は悪なのである。
| 高齢者医療制度等改革推進本部を設置 |
(My Opinion)
厚生省が公約してきた2000年実施は先送りとなった。4月1日より介護保険制度が実施される。おそらく、大変な混乱と不満が噴出するものと思われる。さらに、介護保険財政の破綻も危惧される。2005年の介護保険見直しの時点でエースとして浮上するのがこの制度ではないか?介護保険制度と医療保険制度を改めて統合するならば、この制度である。迷走。
| 医療制度の抜本改革、2002年度めど |
改革の4本柱
日本医師会や健康保険組合連合会(健保連)など関係団体の意見が対立し、調整がつかないため。抜本改革は、1997年秋の患者負担増と引き換えの形で実現をめざしていたもの。
特に、高齢者医療制度改革では、厚生省内に検討チームを設け、2002年度をめどに検討を進めるとしている。
(My Opinion)
現在老人拠出金負担を渋っているいる健保組合の幹部もいずれ老人となる。明日は我が身であるという認識が必要だ。高齢者医療の抜本改革は何も難しいことではない。税にするのか相互扶助としての保険にするのかということになる。それさえ、国民のコンセンサスが得られれば簡単なことである。老人拠出金を渋るならば、税方式しか選択肢はないのではないかと思う。
| 第4次医療法改正案のポイント |
| 医療法改正案のポイント |
・看護職員配置基準=3:1
・構造基準=新設、全面改築のみ 6.4㎡(他は4.3㎡)
・看護職員配置基準=療養型病床群と同じ
・構造基準=療養型病床群と同じ
| 2000年1月から診療情報開示(日医) |
(My Opinion)
昨年つばぜり合いを演じたカルテ開示法制化に対しての日本医師会の対案である。法制化阻止ということで急遽まとめられた感がある。日本医師会の一部詰めてきたようであるが、まったく現場からの意見聴取やコンセンサスの取りまとめは行われず、いわば「お上からのお達し」として発表された。これで、厚生省、患者団体が納得するか今後を見守りたい。
カルテ開示に対しては、問題は山積しており、本来ならば周辺の問題を解決しながら進めるべきであるように思う。